DBS para dummies
Manual para torpes sobre DBS (Deep Brain Stimulation) o ECP (Estimulación Cerebral Profunda)
TABLA DE CONTENIDOS
- Introducción
- Antes de que continúes leyendo
- Funcionamiento y componentes
- ¿Cuándo se plantea la operación?
- La operación quirúrgica
- Ajustes posteriores
- ¿Y ahora qué?
- Apéndice I: Mi experiencia personal
- Apéndice II: Opiniones de “intervenidos”
- Apéndice III: Referencias
- Apéndice IV: Agradecimientos
Introducción
Cuando estudiaba en la universidad —como suelo decir, en los tiempos del pleistoceno— había una colección de libros “para dummies”, que te servían para aprender de manera rápida y un poco vaga (de ahí lo de “para dummies”, que significa “vago” o “torpe” en inglés), los más variados lenguajes de programación, u otro tipo de temática general.
Entre que estoy un poco nostálgico, y que ha pasado más de un año de mi primera operación, me he decidido a crear mi propia edición de “DBS para dummies”, para intentar, en la medida de lo posible, explicar que es esto del Deep Brain Stimulation (o ECP, Estimulación Cerebral Profunda, en español), desde el punto de vista de un paciente ya operado, con la esperanza de que tú, querido lector que me sufres y me padeces, puedas entenderlo en un lenguaje más llano, menos profundo y técnico, aderezándolo con un poco de humor.
Principalmente va dirigido a las personas enfermas de Parkinson, especialmente a aquellas a las que se les presenta el dilema de si operarse o no, para la implantación del DBS en su cerebro, pero sin pretender ser el sustituto de lo que te explique tu neurólogo, ni tampoco del manual del sistema, que muy probablemente te entreguen después de la operación, si eres tan insistente y pelma como lo fui yo.
Tan sólo quiero plasmar aquí mi experiencia —me han realizado hasta la fecha dos operaciones de implantación—, y la de varios de mis compañeros y compañeras de ANAPAR (Asociación Navarra de Parkinson), intentando darte un poco más de información, a través de mi punto de vista, personal y espero que transferible.
Todo lo vivido por mí respecto a la implementación está detallado en mi blog diariodeunparkinsoniano.
Más en concerto, puedes encontrar las entradas correspondientes en el apéndice I de este manual.
También, puedes leer la opinión de algunos de mis compañeros, en el apéndice II de este manual.
Y para finalizar esta pequeña introducción: Ni pretendo faltarte al respeto llamándote vago, ni nada por el estilo …
Antes de que continúes leyendo
No soy médico, ni experto en DBS. No pretendo invadir las competencias de los médicos especializados, ni mucho menos frivolizar sobre el tema.
Como he escrito en la introducción, tan sólo pretendo obrar de buena fé; informar y ayudarte en lo posible, dándote nuestra visión (la mía y la de mis compañeros), totalmente particular y subjetiva.
Tú y sólo tú, eres el responsable final de la decisión que tomes. Ten muy en cuenta lo que te diga el equipo médico, ellos son los verdaderos especialistas. Te informarán de las alternativas y de las particularidades de tu caso. Porque, como ya sabes, cada Parkinson es único.
No esperes una recuperación al 100% de tu calidad de vida. Aún así, y en mi experiencia, merece la pena intentarlo.
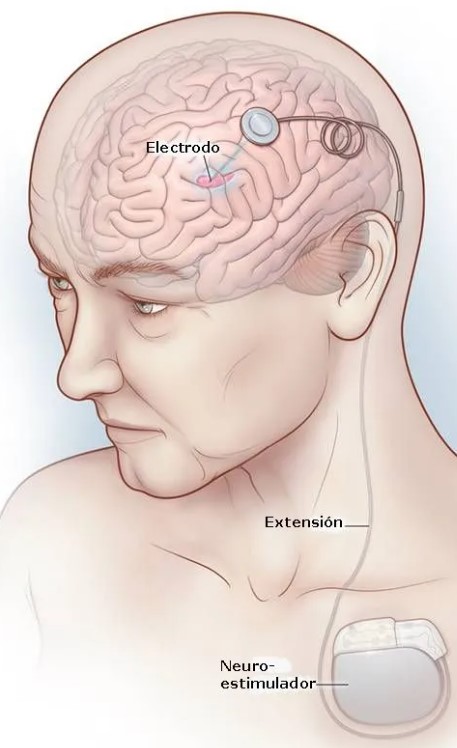
Funcionamiento y componentes
La técnica DBS (Deep Brain Stimulation) consiste en enviar señales eléctricas a tu cerebro, y más en concreto, en hacerlo a la zona profunda del mismo (de ahí su nombre, Estimulación Cerebral Profunda, ECP en español).
Se ha demostrado que, dependiendo de la zona estimulada, la DBS se puede utilizar para minimizar algunos efectos del Parkinson que a mí, particularmente, me afectaban demasiado: la distonía (rigidez o contracción indeseada de tus músculos, sostenida e intermitente) y los temblores incapacitantes.
Nuevas investigaciones se están centrando en su aplicación para trastornos como el TOC (Transtorno Obsesivo Compulsivo), etc…
Es importante recalcar que la DBS no es una cura, pero puede ayudarte a recuperar tu calidad de vida, mejorando muchos de los síntomas cotidianos de la Enfermedad de Parkinson, y reduciendo la cantidad de medicamentos a tomar, disminuyendo de esta manera las fluctuaciones motoras (cambios de ON-OFF) y los movimientos involuntarios (discinesias) que provoca dicha medicación.
Por lo que me explicó el neurocirujano jefe que dirigió mi primera operación, no se ha conseguido conocer con exactitud el fundamento físico por el que funciona, pero lo hace. Por mi experiencia, y por lo sufrido en mis propias carnes, te aseguro que lo hace.
Si lo piensas un poco y te guías por la intuición que tuvo el Dr. Frankenstein al crear a su famoso monstruo, si la comunicación de las neuronas se hace a través de impulsos eléctricos, lo más lógico es que se vean influidas si se les aplican otros impulsos eléctricos externos, en cierta manera.
Si te pones a experimentar con electricidad, siempre necesitas un generador de energía (a ser posible lo más miniaturizado posible, porque no es cuestión de llevar una batería de camión a cuestas), cable flexible que te permita transportar la electricidad y una especie de hierro que colocar en la zona de tu cerebro, aquella donde pretendas aplicar los impulsos.
Pues bien, esos son, precisamente, los componentes básicos del sistema DBS:
El estimulador neuronal, un generador de pulsos eléctricos (alimentado por una batería interna, que lleva incluida), colocado debajo de la piel (generalmente en la zona pectoral), y que descansa plácidamente en una especie de bolsillo artificial que es fabricado por un cirujano durante la última fase de la operación de implantación. La batería puede ser recargable —por supuesto, sin cables, por contacto con una base, como se cargan algunos smartphones modernos, y que se coloca en una especie de alforja que te pones en el cuello cuando quieres realizar la recarga—, o bien puede no serlo, con lo que deberá ser sustituida al cabo de unos años, pasando por el quirófano de nuevo.
Varios centímetros de cable flexible (la “extensión”), recubierto de un aislante para que no haga contacto en la parte incorrecta de tu cuerpo, que recorre toda tu piel, desde donde está colocado el estimulador hasta la parte superior de tu cráneo (en la zona de la incisión, donde están anclados los electrodos), como si fuesen los cables eléctricos de tu casa.
Finalmente, el electrodo, que se coloca en la zona profunda (y dañada) del hemisferio (o hemisferios, si tienes afectados tus dos lados). Yo imagino un electrodo como un cable flexible, con el final de su punta rematado por varios contactos cilíndricos, separados y aislados entre sí por una distancia milimétrica, que permiten irradiar la señal producida por el generador de pulsos eléctricos, cada uno de ellos en una pequeña parte de tu cerebro, como si fuesen una especie de antenas. En alguna versiones del sistema, cada contacto está divido en otros tres, de manera que esa radiación puede ser más direccional, permitiendo atacar a una parte mucho más localizada de tu cerebro. En concreto, cada “sub-contacto” cubre 120 grados, de manera que los tres cubren los 360 grados, alrededor del contacto al que pertenecen.
En un futuro, habrá una versión aún más mejorada, el aDBS, que es una DBS adaptativa, que en el momento de confeccionar este manual está en fase de pruebas, y de la que hablaré más tarde, a la hora de tratar el tema de los ajustes de la terapia por parte del neurólogo.
¿Cuándo se plantea la operación?
Hasta hace relativamente pocos años, la implantación era prácticamente tu último cartucho, y se esperaba hasta tener una edad relativamente avanzada para realizarla, cuando los demás métodos dejaban de ser efectivos.
En mi humilde opinión, los métodos quirúrgicos han avanzado y se han simplificado tanto (en todos los ámbitos, no sólo en este tipo de operación), que en la actualidad la implantación se tiende a realizar lo antes posible, en cuanto tu calidad de vida se ve mermada de manera considerable.
Es fácil de comprender, si reflexionas sobre esta pregunta: ¿para qué sirve mejorar tu calidad de vida a edades más avanzadas, cuando probablemente contraigas otro tipo de enfermedades, que la acaben mermando aún mas?
Además, no te voy a engañar… como verás más adelante en este manual, la operación requerirá de tí un esfuerzo muy notable, tanto físico como mental, así que cuánto menos castigado tengas el cuerpo, mejor será tu aguante y recuperación posterior.
Los expertos recomiendan que para someterse a la implantación, al menos hayan pasado cuatro años desde la primera toma de levodopa, y que aunque se produzcan fluctuaciones físicas en tu cuerpo (cambios pronunciados de ON a OFF), discinesias (movimientos involuntarios que no puedas controlar) y/o distonías (rigidez o contracción indeseada de tus músculos), notes claramente el efecto de la medicación. En resumen, que tu ON, aunque breve, sea de calidad.
El protocolo —al menos, el que seguí yo, que en tu caso puede ser distinto— consta de los siguientes pasos:
- Entrevista personal con el neurocirujano, para que evalúe realmente tu situación, y valore si la técnica de DBS es la intervención adecuada para tí. Ten en cuenta que te puede proponer otras técnicas, como el HIFU (Frecuencias de Ultrasonido de Alta Intensidad), que se salen del ámbito de este manual.
- Comprobación de tu grado de asimilación de levodopa, mediante ingreso clínico: De tu estado de OFF (sin medicación en 12/24 horas) y a continuación, de tu estado de ON (ingiriendo una dosis excesiva de medicación). Lo deseado es que tus síntomas se reduzcan drásticamente en ese estado de super ON.
- Realización de TACs y resonancias magnéticas, para comprobar cómo está tu cuerpo (y en especial, tu cerebro), para descartar lesiones, o detectar posibles problemas que impidan o dificulten la operación.
- Evaluación cognitiva, que permite detectar posibles signos de pérdida de memoria, etc.. Si esta evaluación es negativa, no se recomienda realizar la implantación (la estimulación neuronal puede agravar el problema).
La operación quirúrgica
Ten en cuenta que toda operación implica riesgos. Como en toda operación, se pueden producir complicaciones como infecciones, hemorragias, etc… de las que te informará adecuadamente el equipo médico.
¿Quién se encarga de la intervención?
Es un equipo cualificado, multidisciplinar (formado por neurocirujanos y cirujanos generales, neurofisiólogos, neurólogos, anestesistas, personal de enfermería y auxiliares), perfectamente coordinado y entrenado, con horas de experiencia, por lo que te puedo asegurar que estarás en muy buenas manos.
Días antes de la intervención
Te realizan un escáner para la “neuronavegación”, que no es otra cosa que un mapa exhaustivo del cerebro, que el neurocirujano estudiará minuciosamente, para localizar dónde debe hacer la incisión en el cráneo, y el camino para bajar el electrodo hasta la zona profunda del cerebro donde irá implantado.
Un poco antes de la intervención
Para poder realizar la implantación, tu cabeza debe estar completamente inmóvil, y de tal forma, que debe estar en todo momento en la misma posición.
Para ello, es necesario colocar en tu cabeza una especie de estructura metálica, el marco estereotáctico, que en cuanto me lo empezaron a colocar, me recordó el casco de Dark Vader, en la escena en la que éste es salvado del lado oscuro por Luke SkyWalker, en una de las películas de la saga de “La Guerra de las Galaxias”.
El casco va fijado a tu cabeza con unos tornillos colocados en varias zonas localizadas de tu cráneo, que previamente han sido sedadas, y en las que prácticamente no sentirás ningún dolor.
Una vez colocado, escanean de nuevo tu cerebro, y realizan las marcas adecuadas en la imagen. Es como establecer un sistema de coordenadas, que utilizarán para orientarse durante toda la intervención.
En el caso de que no te anestesien de manera general para realizar la intervención, es muy importante que estés cómodo con el casco, porque lo vas a llevar puesto durante unas cuantas horas, así que si notas cualquier molestia, por insignificante que te parezca, se lo comuniques al personal.
La intervención
La operación se realiza en dos fases, y puede requerir varias sesiones quirúrgicas.
En la primera fase, se retira una mínima parte de cuero cabelludo, se realiza una incisión en el cráneo y se introduce el electrodo hasta la zona diana, la zona profunda del cerebro seleccionada previamente por el equipo médico.
El proceso se repite de nuevo en el caso que tengas afectados los dos lados del cuerpo (uno por cada hemisferio del cerebro).
A continuación, se conecta el estimulador neuronal al electrodo a través de un cable y se hacen las pruebas pertinentes.
En el caso de que el equipo médico lo considere oportuno, puede requerir que permanezcas en esta fase semi-consciente todo el tiempo, sedado de tal manera que no sentirás dolor. Tampoco debes preocuparte por tus temblores, que quedan reducidos al máximo, y seguramente desaparezcan hasta el momento que ellos consideren oportuno.
En la segunda fase, ya superadas las pruebas de la primera, te aplican anestesia general (en el caso de que no lo hubieran hecho ya), para terminar de fijar los electrodos, cerrar el cuero cabelludo y colocar el estimulador debajo de tu piel (en el tórax o donde se haya decidido) de manera definitiva.
A tener en cuenta durante tu estancia en el quirófano:
Si no te anestesian totalmente, estarás varias horas semi-consciente, porque es necesario comprobar tus reacciones a la estimulación, siempre que el equipo médico lo considere oportuno. En ese caso:
- No tienes que preocuparte por el dolor; el cerebro no tiene terminaciones nerviosas, por lo que no es necesario aplicar anestesia en él.
- Es importante permanecer inmóvil: Tu postura en la mesa de operaciones debe ser lo más cómoda posible. Otras cuestiones, cómo evitar que tu boca esté reseca es importante, para evitar toser.
- A la mínima incomodidad, debes quejarte para que el equipo médico lo valore, y no se convierta en un verdadero problema.
No dudes en preguntar al equipo médico cualquier cuestión que te inquiete antes de la intervención; ellos te lo explicarán detalladamente.
Después del esfuerzo que supone la intervención, pasarás unos días en la clínica para recuperarte y realizar los ajustes iniciales del estimulador.
En la UCI
Si no surgen complicaciones, pasarás 24 horas en la UCI, monitorizado constantemente y con el estimulador apagado.
Piensa en la UCI como el lugar en el que vas a estar vigilado constantemente y en el que vas a recuperar tus fuerzas paulatinamente, no como un lugar siniestro y oscuro.
Estarás lo más cómodo posible; tumbado, y siempre que el equipo médico dé el visto bueno y tú tengas ganas, podrás leer, ver la televisión, ojear el móvil…
En la UCI te realizarán una serie de pruebas, como las siguientes:
- Rayos X de tu tórax (o del lugar donde te hayan colocado el estimulador), para ver si está correctamente instalado, lo mismo que el cable.
- Escáner cerebral, para comprobar el estado del cerebro: Si se han producido lesiones, etc.
Para mí, con diferencia, lo más molesto fue lo apretada que debe estar la capelina (la venda compresora de la cabeza que deberás llevar durante los primeros días), que hace que las orejas se pongan hiper rojas y te duelan horriblemente, la sonda para orinar colocada en la uretra, y un reloj de pared en el que el minutero no avanzaba lo suficientemente rápido, mientras sesteabas, dolorido y agotado, en tu cama.
Durante unas horas podrás recibir la visita de una persona, pero el resto del tiempo te acompañará y cuidará el personal médico, siempre de manera atenta y amable.
El ingreso en planta
Si todo va bien, pasarás de la UCI a planta.
Empezarás a volver a las incomodidades de la enfermedad de Parkinson de tu vida normal, como si no te hubieran intervenido, y a tomar tu medicación como lo hacías habitualmente, a la espera de la conexión del estimulador neuronal.
Lo que más llama la atención de esta fase es que, para ver como te encuentras y evitar trombos indeseados, te recomiendan pasear por toda la clínica.
Primero sólo te atreves a dar pequeños paseos, pero después aumentas tu radio de acción, y recorres kilómetros y kilómetros de pasillos interminables, descubriendo los lugares más recónditos del edificio en el que estás recluido, asomándote por cada ventana que encuentras en tu camino, intentando respirar el aroma de tu libertad.
La primera conexión
Días más tarde, se produce la primera conexión del estimulador. Después de una ligera sacudida eléctrica, que recorre tu cuerpo, empiezas a notar, casi instantáneamente, los efectos de la estimulación.
Dejas de temblar y tu cuerpo nota una paz inmensa, casi olvidada, después de tantos años de degeneración en tu calidad de vida.
Al mismo tiempo, empiezan a reducir de manera considerable la medicación, intentando conjugar sus efectos con los del estimulador, buscando el equilibrio adecuado.
En mi caso, gracias a “las pruebas in-situ” en el quirófano, el ajuste fue prácticamente mínimo. En otros casos, dependiendo de cómo te afecte el binomio medicación-estimulador, el equilibrio puede costar en llegar.
Una vez conseguido, los médicos te advierten de que el ajuste no será definitivo, debido a múltiples factores, como la inflamación de tu cerebro.
En algunos casos esta primera conexión puede retrasarse, incluso hasta después del alta médica.
El alta médica y el post-operatorio en casa
Pasados unos cuantos días, en los que poco a poco vas recuperando tu vida preparkinsoniana, con los efectos de la Enfermedad de Parkinson ya reducidos, recibes el alta médica y vuelves a casa para continuar tu recuperación, lleno de grapas y puntos de sutura, en tu cabeza y en donde te hayan colocado el estimulador.
Los cuidados incluyen:
- Toma de analgésicos y antiinflamatorios.
- Cura de las heridas de la piel para evitar infecciones.
- Vigilancia de posibles sangrados o dolores de cabeza.
- Etc, etc, etc…
Poco a poco, y siempre por indicación del equipo médico, podrás dar paseos breves y moverte cada vez un poquito más, conforme te vayas sintiendo más fuerte y seguro, hasta llegar a poder conducir o hacer tu vida normalmente.
Por supuesto, durante este estadio, deberás tener cuidado con tu cabeza: evitar golpes y levantarte de manera brusca; y también deberás evitar levantar peso, para evitar problemas con los puntos de sutura de la zona donde te hayan colocado el estimulador… pero nada fuera de lo normal, que no sea lógico y comprensible.
Ajustes posteriores
Normalmente, transcurrido un mes de la intervención, se deben realizar una serie de ajustes en la estimulación.
Además, para entonces, tus heridas externas ya estarán mejor, y seguramente ya no quedarán ni grapas ni puntos de sutura.
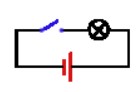
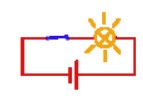
El estimulador funciona generando una señal eléctrica muy parecida a cuando enciendes y apagas el interruptor de la luz, y haces que una bombilla luzca.
El neurólogo puede modificar ciertas variables, como son:
- La amplitud de la señal: Siguiendo con la analogía del interruptor, puede hacer que la luz de la bombilla sea más o menos intensa. A mayor amplitud, la señal llega a las zonas más alejadas de la zona en la que está situado el electrodo.
- La frecuencia de la señal: El número de veces por segundo en el que el generador está emitiendo señal o no lo está haciendo. En la analogía del interruptor, a mayor frecuencia, la bombilla se encenderá y apagará más rápidamente, y a menor frecuencia, menos rápidamente.
- A la hora de describir el electrodo, decíamos que tenía en su punta varios “contactos” cilíndricos, y que cada uno estaba dividido a su vez en tres “sub-contactos”. El neurólogo puede activar (o desactivar) los “contactos” y “sub-contactos” por los que radiar la señal, de manera que puede hacer que la estimulación llegue (o no) a distintas zonas del cerebro, de manera más localizada y selectiva.
Parece complejo, ¿verdad?: Pues aún puede jugar con la dosis de medicamento que te administrará, con lo que es más difícil el ajuste.
Como te digo, y sobre todo las primeras veces, es un proceso de prueba-error, en el que según va modificando los parámetros, tu vas sintiendo el efecto en tu cuerpo: Aumento o disminución del temblor, de la rigidez de las extremidades… los cambios pueden afectar también a los gestos de tu cara, al habla…
Es muy importante que comprendas que el Parkinson no tiene cura. El neurólogo irá ajustando el estimulador según tus sensaciones, conforme vaya avanzando tu enfermedad y vaya comprobando tu estado, en las revisiones periódicas. Además, tu cuerpo (tanto física como mentalmente) puede tardar varios días en asimilar los cambios, así que deberás informar a tu médico de cualquier sensación anómala.
Para finalizar con el tema de los ajustes, en el momento de escribir este manual, se habla de una nueva técnica DBS, la DBS adaptativa (aDBS), que es capaz de adaptar la estimulación a las circunstancias. Por ejemplo, midiendo la actividad anormal del cerebro, y comparándola con “patrones normales”, aumentar o disminuir “de manera automática” la estimulación.
¿Y ahora qué?
Cuando te den el alta (en cuanto a DBS), la única limitación que te impondrán los médicos (siempre que estés relativamente bien, y tu cuerpo lo permita), es no hacer deporte de riesgo (porque puedes dañar el estimulador si te caes) y tener cuidado en no darte coscorrones en la cabeza (algo lógico, y desde luego, muy recomendable).
Aunque tu calidad de vida va a mejorar mucho, no esperes una “curación milagrosa”, ni un bálsamo de Fierabrás.
En particular, los síntomas no motores suelen ser más difíciles de controlar con la estimulación neuronal.
Personalmente, suelo tener problemas de ansiedad y auto-estrés, por lo que tengo que estar constantemente controlando mi desbocada cabeza y llevar una vida lo más tranquila posible, intentando no pensar demasiado a largo plazo.
También y con bastante frecuencia, tengo dificultades al deglutir alimentos (disfagia), por lo que debo masticar con cuidado para no atragantarme, y mis temblores no se han reducido al 100% (sobretodo cuando estoy fuera de mi zona de confort).
Es importante llevar una vida sana y activa, evitando el alcohol (eso no quita para que no te puedas beber una caña de vez en cuando) y el aislamiento social (que nunca es bueno), y realizar ejercicio (tanto físico como mental), acudiendo a terapia psicológica, fisioterapia, logopedia, caminar y respirar el aire en medio de la naturaleza…
A mí, particularmente, me viene muy bien el practicar yoga y meditación, y asistir periódicamente a fisioterapia y a las reuniones del grupo de ya no tan jóvenes de la asociación de Parkinson a la que pertenezco.
Un consejo, si me lo permites: Intenta estar activo y CONVIVE con el Parkinson lo mejor que puedas; aunque la enfermedad avance, también lo hacen las medidas contra-parkinsonianas, en forma de nuevos medicamentos y técnicas cada vez más novedosas… así que PACIENCIA.
En definitiva, y como me dijo una vez un buen amigo: “tu contador se ha puesto a cero”. A lo que yo respondí, puntualizando: “casi a cero, porque ahora tengo más experiencia”.
Apéndice I: Mi experiencia personal
Puedes leer mis reflexiones, por supuesto totalmente subjetivas, en diariodeunparkinsoniano:
Primera intervención quirúrgica
En ella me implantaron dos electrodos, uno para el lado de mi cuerpo afectado (el derecho), y otro para el izquierdo (que no estaba tan afectado, pero que se implantó “por si acaso”).
Puedes leer cómo me sentí durante todo el proceso en la sección de Relatos X en Entradas, en los posts que van desde Hoy puede ser un gran día a Diagrama de radiación
Segunda intervención quirúrgica
Como los resultados de la primera implantación fueron regulinchi, me sometí a una segunda intervención.
Puedes leer como me sentí durante todo el proceso en la sección de Relatos X y XI en Entradas, en los posts que van desde Un nuevo día de la marmota a Sólo queda esperar y ser paciente
Apéndice II: Opiniones de “intervenidos”
Estas son las reflexiones de algunos de mis compañeros y compañeras, que, como yo, llevan implantado el neuroestimulador en su cuerpo, y que yo llamo cariñosamente mis compis cyborgs.
Jesús Chocarro
Jesús es un compañero (y amigo) de ANAPAR (Asociación Navarra de Parkinson), y, entre muchas ayudas que me ha prestado, ha sido el “probador oficial” de MouseHelper, la herramienta que diseñé en su día para facilitar el manejo del ratón en un PC.
Fue diagnosticado de Parkinson con 52 años, y propuesto para la intervención quirúrgica con 63, en el 2022, debido a que la dosis de medicación, aún sin ser excesiva, le provocaba muchas discinesias (movimientos involuntarios e incapacitantes).
Para él, lo más duro fueron los días posteriores a la operación, y lo más gratificante, poder volver a usar su mano dominante (la izquierda) en las tareas cotidianas como comer, lavarse los dientes, abrocharse los botones…
En su caso particular, la programación del estimulador neuronal no resulta adecuada para todo tipo de actividades, así que dispone de un mando a distancia con el que puede cambiar la configuración de manera manual (siempre según unos valores prefijados por su neurólogo), según la actividad que vaya a realizar.
En concreto, dispone de dos programaciones diferentes: Una que le permite un mayor control de su mano, y que usa para la vida cotidiana, y la otra para controlar mejor su pierna, programación que utiliza para pasear.
Estas programaciones son revisadas y modificadas por su neurólogo en sus controles periódicos, para adecuarse a la evolución de su enfermedad.
En cuanto a la medicación, ha reducido su dosis a 1/3 de la que tomaba antes de la operación.
Mila Ortín
Mila es la presidenta de ANAPAR (Asociación Navarra de Parkinson), y su Parkinson es muy parecido al mío (predominan los temblores y nos afecta mucho de manera psicológica).
Es la más veterana (y la más animada, con diferencia) del grupo de cyborgs, de los operados de DBS de la asociación.
Fue diagnosticada a los XX años, en XXXX, y operada a los XX años, en XXXX.
Para ella, lo peor de la operación fue… y lo mejor fue …
Ha reducido su medicación en XXXX.
(Lo que quieras poner Mila)
Maria Jesús Urrutia
Mariaje es otra de mis compañeras de ANAPAR (Asociación Navarra de Parkinson) que asiste, como yo y todos los componentes del grupo de “jóvenes” de apoyo psicológico, a nuestras sesiones de ayuda, cada tercer miércoles de cada mes.
Cuando la conocí tenía la mirada muy apagada, un poquito cansada, debido al maltrato que la Enfermedad de Parkinson le producía.
Afortunadamente, todo esto ha cambiado, y ahora se le ve mucho más animada, y con más ganas de moverse, aunque al principio tenía muchas dudas de pasar por el quirófano.
Fue diagnosticada a los 42 años, y operada a los 50.
Para ella, lo peor de la operación fue estar despierta durante toda la intervención.
Ella misma dice que ha mejorado sustancialmente su calidad de vida, por lo que agradece infinitamente el trato de todo el personal sanitario (público, en la Seguridad Social, y privado, en la CUN).
También, y como todos nosotros, se siente afortunada por el acceso universal a este tipo de operaciones, que nos brinda el sistema público de salud de nuestro país.
Santiago Espelosín
Santi es alguien con quien me reencontré después de muchos años, gracias a su mujer, Bittori Jaimerena. Resulta que viven en Sumbilla, y es pariente mío por la rama materna.
Fue diagnosticado de Parkinson con 49 años, en el 2011, y a los 58, en el 2021, fue valorado en la CUN (Clínica Universidad de Navarra) como candidato para la operación, y finalmente operado el mismo año.
Lo mejor, es que ha pasado de tomar 13 medicamentos distintos a solamente 5, y de tener unas distonías bárbaras, que le afectaban a los intestinos y a la respiración, a poder hacer una vida relativamente normal.
Como dice su mujer, Bittori, por lo menos puede volver a relacionarse con la gente, ir a su clase semanal de pilates con sus compañeros parkinsonianos de la zona norte de Navarra, y dar pequeños paseos por el campo de vez en cuando.
Lo peor, según ellos, son los ajustes del neuroestimulador para encontrar el equilibrio, porque sufre bastantes discinesias en cuanto varían la estimulación. Viven relativamente lejos de donde pasan su consulta periódica, y les gustaría tener más tiempo para que el neurólogo comprobara in-situ los efectos no deseados.
Apéndice III: Referencias
Clínica Universidad de Navarra:
Boston Scientific:
Clínica Mayo:
National Institute of Health:
Medtronic:
Afán por saber:
Infobae:
Apéndice IV: Agradecimientos
A todo el personal de la CUN (Clínica Universidad de Navarra), en especial al Dr. Guridi, Dra. Avilés, Dr. González…falta neurofisiologo y la Dra. que realmente me operó la segunda vez
A la unidad de trastornos de movimiento del CHN (Complejo Hospitalario de Navarra), y en especial a mi neurólogo, el Dr. Clavero.
A todos ellos, muchas gracias por sus cuidados y trato, y por la aprobación de este manual (si se da el caso).
Finalmente, a Jesús, a Ignacio y a toda la gente que ha revisado este manual, por su amistad, críticas y comprensión.